大人の虫歯は遅れてやってきます…
2023年12月11日
皆さんこんにちは、淀川区加島の川越歯科医院です。
いつの間にかすっかり寒くなりました。温かい飲み物や軽食、夜食など摂られる機会も増えたのではないでしょうか。
体を冷やさないようにすることは大事ですが砂糖入りの飲み物をゆっくりちょこちょこ飲むことや、夜食後すぐに寝てしまうことが癖にならないように注意が必要です。
話は変わりますが現在20代の方、大人になってから虫歯にならなくなったと感じている方いらっしゃいますか?
大人になって歯磨きが上手になった、甘いジュースやお菓子を頻繁に口にしなくなった、それも虫歯にならなくなった理由です。
しかし、あまり歯を磨かない、食事やお菓子もだらだら食べてしまう、そんな風な生活を子供の時から変わらず送っている方のほうがもしかしたら虫歯にならなくなった、歯が強くなったと感じておられる方は多いかもしれません。
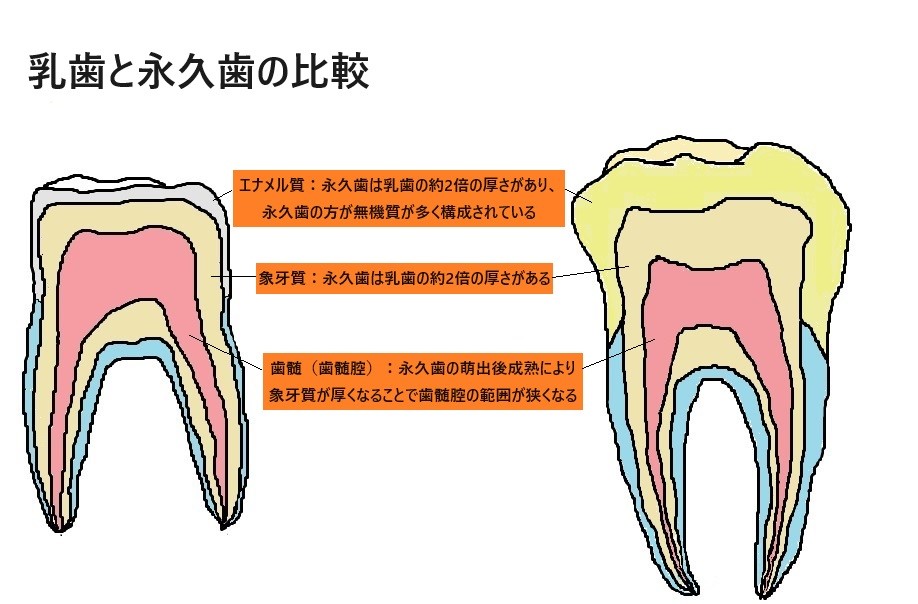
20代というのはちょうど永久歯が生え揃い、歯の表面のエナメル質にカルシウムが蓄えられ、虫歯菌の出す酸にも強くなってきている年代なのです。歯は萌出してすぐは無機質の割合は7割ほどですが日常繰り返す再石灰化の中で9割を超えるようになります。(萌出後成熟といいます)
そして永久歯は乳歯よりももともとエナメル質の厚みがあり、その下の象牙質が虫歯に至るまでも時間がかかります。このようなことから虫歯ができるような生活を送っていても歯が痛くならない期間がちょうど20代に訪れる方が多いのです。
痛くないことはよいことですが適切なブラッシングや生活習慣が伴わない場合、今後怒涛の虫歯ラッシュの30~40代を迎えることになるかもしれません。
そう、いくら強いとはいえ、口腔ケアを怠って好き放題に飲食していれば再石灰化が間に合わずエナメル質は溶けてしまいます。
歯は確かに萌出後成熟により強くなっていますが、虫歯にならないわけではないのです。
さらに象牙質も厚みを増していき、その過程で歯髄腔と呼ばれる神経が入っている部屋の面積も狭くなります。その為エナメル質が溶けて象牙質に虫歯が到達した後も虫歯がある程度進行しなければ痛みもありません。
怖いのは明らかに虫歯になるだろうと思われる生活習慣をしながら、虫歯にならない・痛くならないために「この生活を続けても自分は虫歯にはならないんだ」と勘違いをして長期間過ごしてしまうことです。
乳歯の時に虫歯を何回も経験している場合、「歯はすぐ虫歯になる」「虫歯になったら痛いものだ」と記憶されると思います。乳歯はエナメル質も薄く、歯髄腔の占める範囲が大きいためエナメル質が溶けてから痛みが出るまでの時間がとても短いです。速いと1週間から10日で虫歯が神経まで到達してしまいます。その為なかなか虫歯にならない永久歯の酸への耐久性を「虫歯にならない」と過信してしまうのです。
 乳歯と永久歯 構造の比較
乳歯と永久歯 構造の比較
こういったことが起こらないようにするために思いつくのは定期健診を受けることでしょうか。
定期的に通うことが一番望ましいですが難しければ1年に1回、歯医者さんに診てもらうといいと思います。真の理想は保護者の方がお子さんを定期健診に連れていき、小さいころから定期健診を受ける習慣をつけてもらうことです。
歯が痛くなくても歯科医院に行くことが習慣になればこういった一連のことは起こらないでしょう。
今でも10年、20年歯医者には行ったことがないと来院される方の中には歯が歯石に覆われていたり知らない間に虫歯が複数できていたという方はいらっしゃいます。
歯は金属やプラスチックに置き換えることはできても元には戻りませんので定期健診でご自身の歯を守っていただけたらいいなと思います。
生活習慣病〈心疾患〉
2023年12月4日
皆さんこんにちは、淀川区加島の川越歯科医院です。
12月になり本格的な寒さとなってきました。
寒くなると体調を崩しがちです。
日頃から健康的な生活習慣を送り、風邪に負けないようにしましょう!
では今回は生活習慣病の1つと言われている心疾患についてお話します。
*心疾患とは
心筋梗塞など心臓に生じる病気の総称のことです。
*心疾患の原因
病気の種類にもよって原因は変わります。
今回は心疾患の中でも代表的な虚血性心疾患、不整脈、心不全の3つの疾患についてご紹介します。
・虚血性心疾患
動脈硬化などで心臓の筋肉に酸素を届ける重要な役割を持つ冠動脈が上手く機能せず起こります
何故上手く機能しなくなるのかというと動脈硬化や血栓などが挙げられます。
※脈硬化とは血管の壁がコレステロールや中性脂肪がたまってしまい詰まってしまったり、弾力がなくなって硬化してしまったりして、血液の流れが悪くなってしまった状態です。
詳しくは脳血管疾患の記事をご覧ください。
・不整脈
不正脈とは脈が一定でない状態を指します。
脈拍数が1分間に50回以下で徐脈、100回以上で頻脈、トントトトンというように脈が飛ぶような状態を期外収縮と分けられます。
徐脈、頻脈、期外収縮これら3つとも不整脈と言われています。
原因としては加齢や高血圧等が多いようです。
・心不全
心不全とは「心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気」と定義されています。
心臓が悪くなる原因として生活習慣病やその他の心臓の疾患等が挙げられます。
それらの理由のせいで心臓に負担が掛かり心臓のポンプ機能が低下してしまい全身へ血液が送り出しにくくなってしまうことで起きる疾患です。
*虚血性心疾患の種類
・狭心症
冠動脈が動脈硬化などで狭くなり心臓に酸素や栄養が行き渡らなくなってしまう疾患です。
狭心症にも種類があり、
労作性狭心症…比較的安定はしているが胸部の痛みや違和感がある。
動くと必要な酸素が増えるのでその分心臓の筋肉が酸欠になりやすい。
不安定狭心症…状態はあまり安定しておらず必要な酸素量が増加しなくても酸欠になりやすい。
冠攣縮性狭心症…普段は特に症状は無いが冠動脈が痙攣して細くなり酸素が行き渡らず酸欠になりやすい。
・心筋梗塞
狭心症と似ていますが、心筋梗塞は冠動脈が動脈硬化等で完全に塞がってしまっている状態です。
症状としては突然胸や背中に激痛が続いたり胸部周辺に違和感や圧迫感を覚えたりなどです。
*口腔との関り
・心疾患は口腔内の細菌からも進行していくことが多いです。
普段のブラッシングや食事等の生活習慣次第で悪化させたり、予防に繋げられたりします。

生活習慣病〈脳血管疾患〉
2023年11月16日
皆さんこんにちは、淀川区加島の川越歯科医院です。
朝や夜の冷え込みが深まってきましたが、皆さん体調はいかがでしょうか?
普段から体調を整え寒い時期を乗り越えましょう!
さて、今まで高血圧、糖尿病のお話をしてきました。
今回は生活習慣病の1つとされている脳血管疾患についてお話したいと思います。
*脳血管疾患
・脳血管疾患とは脳の血管等に異常が起こり発症してしまう病気の総称です。
*脳血管疾患の原因
・特に生活習慣病の中の高血圧による動脈硬化が大きな原因になります。
動脈硬化とは血管の壁がコレステロールや中性脂肪がたまってしまい詰まってしまったり、
弾力がなくなって硬化してしまったりして、血液の流れが悪くなってしまった状態です。
動脈硬化が進行すると脳血管疾患だけでなく、心疾患も引き起こす恐れが高くなります。
*動脈硬化の種類
・アテローム(粥状)動脈硬化
血管(動脈)にLDLコレステロール(悪玉コレステロール)がこびりつくと血管内に粥腫が
できて血流が悪くなります。
粥腫とは字の通りお粥のようなどろどろした塊でアテロームやプラークとも呼ばれます。
粥腫が破裂してしまうと血栓ができてしまい、脳梗塞や心筋梗塞に繋がってしまいます。
・中膜硬化(メンケベルグ型動脈硬化)
動脈は3構造になっており、外膜、中膜、内膜の3つの層で構成されています。
中膜硬化とは高血圧等が原因で動脈内の中膜にカルシウムが沈着してしまい、
硬くなることです。
硬くなると石灰化し血管の壁がもろくなって破れてしまうこともあります。
・細動脈硬化
細動脈硬化は主に脳や腎臓の細い動脈が加齢や高血圧などで硬く脆くなってしまうことです。
他2つの動脈硬化と同じように血管が破裂してしまう可能性が高くなり脳血管疾患に繋がります。
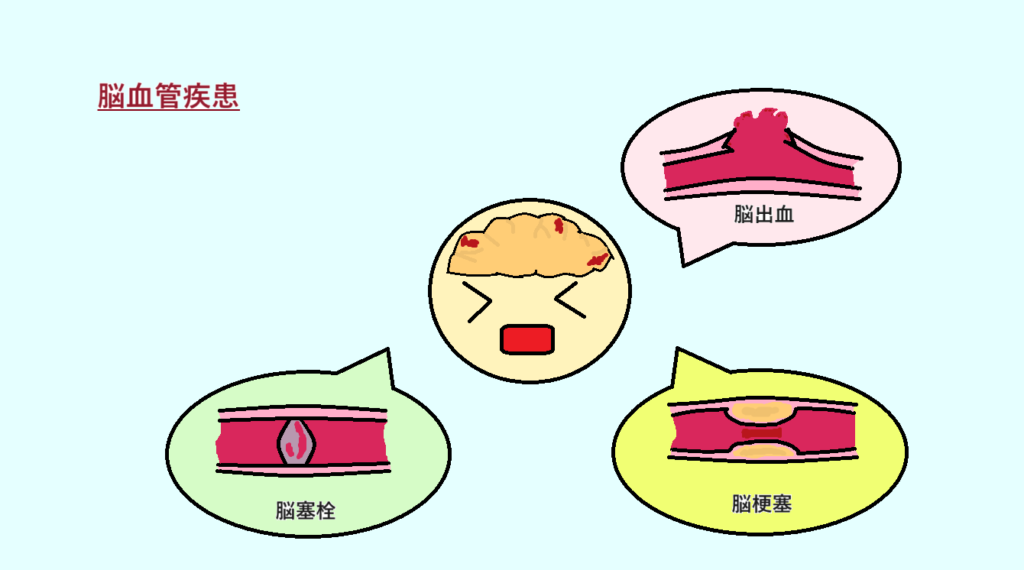
*脳血管疾患の種類
今回は脳卒中に言及します。
脳卒中も大きく分けて2種類に分けられます。
血管が詰まるタイプ(虚血性脳卒中)
血管が破れるタイプ(出血性脳卒中)
です。
・虚血性脳卒中
脳梗塞とも言われます。脳梗塞にも種類があり
- アテローム血栓性脳梗塞…アテローム動脈硬化が原因で起こる脳梗塞
- ラクナ梗塞…脳の奥にある穿通枝と呼ばれる細い血管が詰まることで起きる脳梗塞
- 心原性脳梗塞検症…心臓で出来てしまった血栓が血流に乗って脳にまで運ばれて脳の血管を詰まらせてしまうことで起きる脳梗塞
・出血性脳卒中
- 脳出血…何らかが原因で脳の血管が破れ出血してしまい、それによりできた血腫が脳を圧迫し障害を引き起こす疾患
- くも膜下出血…脳の表面にあるくも膜下腔という隙間に出血が生じる疾患
脳血管疾患も生活習慣病の1つとされていますし、高血圧などの生活習慣病も多いに関係してきます。
生活習慣病同士が連鎖してより深刻な全身疾患に繋がることが多いの生活習慣には十分気を付けましょう!
ストレス、溜まっていませんか
2023年11月6日
皆さんこんにちは。淀川区加島の川越歯科医院です。
日が落ちるのも早くなり冬の気配が強くなってきました。インフルエンザやコロナも流行っていますので手洗い、うがい、そして歯磨きも忘れず行いましょう!
さて、仕事や家事、PTAに学校、日常生活を送る中で多かれ少なかれついて回るストレス。皆さんは上手にストレスとお付き合いできていますか?
ストレスを感じると身体や精神に負荷を与え行動や生理現象に影響を与えます。ストレスによる負荷から口腔内にも唾液の減少や歯ぎしり、噛みしめなどを起こします。
ストレスは長期にわたって続くものや、短期でも負荷が大きいものなどそれぞれありますがそれが原因で病気になることもあります。
ただのストレス、と放置せずに上手に付き合っていきましょう。
ストレスと上手に付き合うために
*ストレスの認識: まず、自分がどのような状況でストレスを感じるのかを認識しましょう。ストレスを感じる量や事柄は人それぞれです。ストレスの原因を理解することは、
対処策を見つける第一歩です。
*健康な生活習慣: 良い睡眠、バランスの取れた食事、適度な運動など、健康的な生活習慣を維持することがストレスを軽減するのに役立ちます。
*リラクゼーションテクニック: ヨガ、瞑想、深呼吸などの自分に合ったリラクゼーションテクニックを練習することで、ストレスの症状を軽減し、リラックスできる状態を促進します。
*マネジメント: ストレスを軽減するために、タスクの優先順位をつけ、計画的に時間を使うことが大切です。適切な時間割を作成し、余裕を持つようにしましょう。
*ソーシャルサポート: 友人、家族、同僚とのコミュニケーションや協力は、ストレスに対抗するのに役立ちます。感情を共有し、サポートを受けることでストレスの負担を軽減できます。
*ストレスのポジティブな受容: ストレスを避けることは難しい場合があります。しかし、ストレスを挑戦、チャンスと捉え、成長の機会として受け入れることができれば、そのストレスをポジティブなエネルギーに変えることができます。
*セルフケア: 自分自身を大切にし、リラックスする時間を持つことが重要です。趣味や興味を持ち、ストレスから離れる機会を設けましょう。
*プロの支援: すでに重度のストレスや心の健康の問題に直面している場合、心理療法やカウンセリングを受けることが役立つ場合があります。プロの支援を受けることで、ストレスへの対処方法を学び、向き合う力を得ることができます。
ストレスにより口腔内に起こる唾液の減少は虫歯や歯周病の進行を速めるだけでなくその他にも影響を及ぼします。歯ぎしりや噛みしめは歯を傷めてクラック(ひび)や歯と歯肉の境目の歯質が欠けてしまう原因にもなります。ストレスに自分で気付かない場合もありますが身体には表れている場合もありますのでゆっくり省みる時間も大事ですね。
 秋の香りで気持ちをリフレッシュするのも良いですね!
秋の香りで気持ちをリフレッシュするのも良いですね!
禁煙成功のための大事な一歩
2023年11月2日
皆さんこんにちは、淀川区加島の川越歯科医院です。
もう皆さんはご存じかとは思いますが歯周病の一番の原因はたばこ、喫煙の習慣があることです。
たばこの増税や喫煙場所の制限、昨今の健康志向により喫煙者の方の数は年々減少傾向にあります。来院される患者様も喫煙歴のない方が増え、吸っていた方も禁煙されたりと世間でのたばこ離れがうかがえます。
しかし、長年吸っているとなかなかやめられないのがたばこです。多くの方が体に悪いことは知っていてもすぐにやめることができません。
禁煙に成功されている方はどうしても禁煙したい理由ができた方が多かったように思います。
例を挙げると結婚、妊娠、ご自身の健康に不安を感じて、などです。
あとは自宅や職場が禁煙になったとか、命に係わる病気に罹患しているなど喫煙できない事情ができた時も禁煙成功率は高いです。
余談ですが、3年以上の禁煙に成功されている患者さんにきっかけをお聞きするとなんと院長と話をしてからとのこと!3年、それ以上に長くメンテナンスに来てくださっていたので院長は何をその時お伝えしたのか気になります(笑)
話を戻しまして逆に言えば必要に迫られたり、やめたいという気持ちが大きくないと禁煙の成功率は低いということになります。
「意志が弱い」からとあきらめてしまっている方をよく見かけますが「意志が弱い」というのは強い願望や目標設定がなされていない、見通しが出来ていない場合に陥りやすい状態です。「意志が弱い」というのはもともとの性格、ではないと思います。
では禁煙に向けて意志を強く長続きさせるコツを見ていきましょう。
「禁煙する」という強い意志を自分で育てるワーク
1. 自分を知る
2. たばこをを知る
3. 病気を知る
4. 喫煙にかかる経費を考える
5. 喫煙、禁煙のメリット、デメリットを考える
6. 10年先、20年先の自分や家族のことを考える |
10年後、20年後知らなかった、こんなはずじゃなかったと言わないためのワークでもあります!!
1.自分を知る : まず自分の現在の健康状態や生活・仕事スタイル、何歳まで生きたいか、何歳まで仕事をしていくのか、趣味や旅行はいつまで楽しもうか…などだいたい65歳以降を含めた人生設計をします。掘り下げていくほど自分のことが分かっていきます。
2.たばこを知る : 次にたばこのこと、喫煙のことを知る必要があります。ニコチンやタール、紙たばこと電子タバコの違い、体にどのような影響やかかる病気があるかなど調べます。
3.病気を知る : 今度は喫煙が原因でかかる病気について調べます。症状、併発する病気、食事制限、運動制限、治療方法、費用、完治はあるのかなど調べます。
4.喫煙にかかる費用を考える : 病気によるリスクを調べたらたばこにかかる費用を計算してみます。1週間で、1か月で、1年、5年、10年…計算します。
5.喫煙、禁煙のメリット、デメリットを考える : ここまでで自分のことやたばこのこと、病気のことについて分かったことがたくさんあると思います。それを踏まえた自分にとっての喫煙、禁煙のメリット、デメリットをそれぞれ書き出します。些細なメリットもデメリットも書き出します。
6. 10年先、20年先の自分や家族のことを考える : 最後に、周囲の方を含んだ未来を思い浮かべます。
「自分は長く生きないと思う」はこの際考えない方がよいです。今の医療技術は発展しています。ぜひ80歳以上になった自分も思い浮かべてみてください。

いかがでしたか?
全然気持ちに変化はない、やっぱりやめられそうにないなと感じるかもしれません。
しかしなんとなくダメだと思っていたものがよりなぜやめた方がよいのか、どれほど自分の将来に影響を及ぼすのか、その影響は自分にとってどのくらいのダメージとなるのかを知るきっかけとなったのではないでしょうか。
私たちは知らないものや興味のないことに対して気持ちを割くことは難しいです。
おそらく院長の話をお聴きになって禁煙に成功された患者様はその時禁煙の話を聴く準備が整っていたのではないかと思います。
準備が整う=知識がある、興味を持っている状態です。
いくら知識があっても興味を持てない、取り組めないことはなんにでもあります。
しかしこの患者様のように何かのきっかけで禁煙のスイッチが入るかもしれません。
私たちは立場上患者様に今すぐにでも禁煙をしていただきたいと思っています。その為、治療やメンテナンスのお時間内で禁煙のお話をさせていただくことがあります。
けして「まだ禁煙できないんですか」と責めるために何度も言うわけではありません。
患者様の禁煙への準備が整うきっかけを作ろうとしています!
歯に寿命にものすごく関わってくる大事なことですのでうるさく言いますがこれからもよろしくお願いします!
生活習慣病〈糖尿病〉
2023年10月30日
皆さんこんにちは、淀川区加島の川越歯科医院です。
今回は生活習慣病の中の1つ糖尿病についてのお話をしていきます。
*糖尿病とは
・食事をすると基本的には血糖値が上がります。
しかし、すい臓から出るホルモンの「インスリン」によって血糖値を一定の数値に保つことができます。
逆に言えば「インスリン」が上手く機能していなければ血糖値を下げることができずに糖尿病になってしまいます。
初期症状としては「喉がやたらと渇く」「排尿の回数が増える」「疲れやすくなる」などです。
・インスリンとはすい臓の中にはランゲルハンス島と呼ばれる細胞の集まりがありさらにその中のベータ細胞から分泌されるホルモンです。
ちなみに人間の体の中で血糖値を下げることができるホルモンはインスリンだけです。
*血糖値について
・血糖値とは血液中のブドウ糖の量のことになります。
・空腹値血糖値
10時間以上水以外飲まずに絶食し検査したときにわかる血糖値です。
正常型…100未満
境界型…110~126未満
糖尿病型…126以上
となっており、126以上血糖値があると糖尿病と診断されます。
この数値だと糖尿病のリスクが高くなっていることがわかります。
※境界型とは血糖値が正常型と糖尿病の間にある数値です。
・随時血糖値
食事の時間に関わらずに検査したときにわかる血糖値です。
正常型…140未満
境界型…141~200未満
糖尿病型…200以上
となっており200以上だと糖尿病と診断されます。
・ヘモグロビンA1c(以下HbA1c)
HbA1cは過去1~2ヵ月の血糖値の平均の数値です。
年齢でも正常値は変わりますので注意が必要です。
正常型…5.2未満
境界型…5.2~6.1未満
糖尿病型…6.1以上
となっており6.1以上だと糖尿病と診断されます。
*1型糖尿病
・1型糖尿病は正確には生活習慣病ではありません。
何らかの理由ですい臓のベータ細胞が破壊されインスリンが上手く分泌できなくなり、結果血糖値を下げられなくなる糖尿病です。
10~20代に多く若年性糖尿病とも言われます。
*2型糖尿病
・2型糖尿病は普段の生活の乱れや遺伝的なもので引き起こされる糖尿病です。
高血糖になるものを常時食べているとその分すい臓の負担も大きくなり、インスリンの分泌が少なくなったり、効き目が弱くなったりします。
運動不足や過食等が原因ですので規則正しい生活を送ることが予防のために重要です。
*糖尿病の3大合併症
・糖尿病網膜症
高血糖の状態が続くと網膜内の毛細血管がつまり視力低下や失明してしまいます。
・糖尿病腎症
血液をろ過し尿を作る腎臓の毛細血管がつまりろ過機能が正常に働かなくなってしまいます。
最悪人工透析を行う必要も出てきます。
・糖尿病神経障害症
全身にある毛細血管への血流がつまったり悪くなったりすると神経細胞への血液供給が途絶えてしまいます。
そうなると手足の痛みや痺れ、最悪切断しなくてはならないという症例もある症状です。
*歯周病との関連
・歯周ポケットから血管に炎症関連の化学物質が流れてしまうとインスリンが効きにくくなり糖尿病が悪化してしまいます。
歯周病を治療すると血糖値が改善される例も多く報告されています。
逆に糖尿病を治療すると歯周病が改善されるということもあります。
正しい生活習慣で糖尿病を予防していきましょう!
生活習慣病〈高血圧〉
2023年10月26日
皆さんこんにちは、淀川区加島の川越歯科医院です。
生活習慣病についてのお話は見て頂けましたか?
生活習慣病は日々の生活の中で、運動不足や睡眠不足などが原因で起こる疾病の総称です。
今回は生活習慣病の中の疾病の1つである高血圧についてお話します。
*血圧とは
・まず血圧とは心臓から送り出される血液が血管の壁を押す力、圧力のことを指します。
・血管が収縮されていればその分押し出す力が強くなるので血圧が上がることに繋がります。
*血圧でわかること
・血圧は健康のバロメーターと言われるほど重要な要素です。
血圧の高さや低さによって病気の有無やなり易さなどがわかりやすくなります。
*血圧の基準値
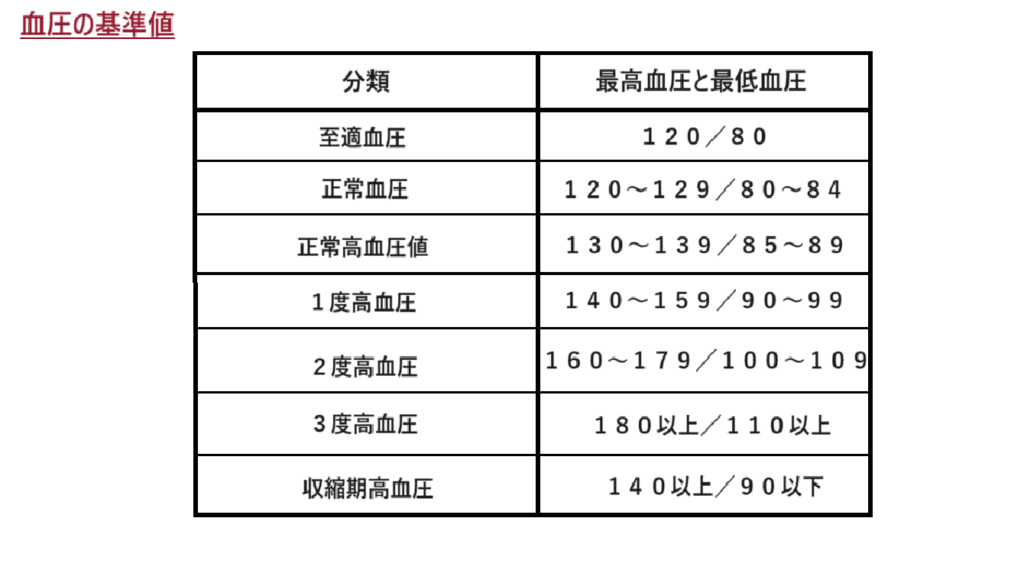
日本高血圧学会の「高血圧治療ガイドライン2020」参照
・1度高血圧、2度高血圧、3度高血圧、収縮期高血圧は全て高血圧に分類されます。
・収縮期高血圧は特に高齢者に多く見られ、心臓が収縮した時に血圧が高くなってしまうものです
*高血圧について
・血圧が高くなると血管に掛かる圧力が高くなります。
一時的なものなら基本的に問題ありませんが、長期間続くと血管に負荷が掛かり血管が分厚くなります。
さらに弾力や柔軟性もなくなっていきます。
血管が分厚くなればなるほど血液が通る道が狭くなるので、血栓(血の塊)ができやすくなり脳梗塞や心筋梗塞などを引き起こします。
・白衣高血圧
白衣を見たときに一時的に血圧が上がってしまうことです。
なので病院に来た際にこの白衣高血圧になってしまう人がいます。
ですが、この原因は基本的に緊張によるものなので医師やスタッフとの信頼関係を築けたり、治療に慣れることができたりすれば自然と治まることもあります。
・持続性高血圧
病院でも家でも常に血圧が高い状態です。
白衣高血圧が長期間続くとこちらの持続性血圧に移行する場合があります。
・仮面高血圧
起床時の血圧が高い「早朝高血圧」と就寝中に血圧が高くなる「夜間高血圧」、昼間や仕事中に高くなる「ストレス性高血圧(職場高血圧)」などに分類されます。
*低血圧
・現在日本では低血圧の定義は明確にはされていません。
ただ一般的に最高血圧が100mmHg以下だとそう診断されることが多いようです。
低血圧になると血液の巡りが悪くなっているので酸素や栄養が全身に上手く回らない状態になってしまっています。
高血圧でも様々な症状が出ますが、血圧が低い低血圧の状態が長く続くと立ち眩みや頭痛、食欲不振など様々な症状が出てしまいます。
*口腔内への影響
・降圧剤のカルシウム拮抗薬による副作用による歯肉増殖が挙げられます。
場合によっては歯が埋もれるくらい歯肉が腫脹してしまうのでプラークコントロールが困難になり歯周病が悪化する原因になります。
高血圧は口腔内にも全身にも悪影響を及ぼすことが多いです。
適切な生活習慣を送るように予防していきましょう。
磨きすぎに注意!オーバーブラッシングとは
2023年10月12日
長い人生における歯みがきはとても奥が深い…かもしれません!
みなさんこんにちは、淀川区加島の川越歯科医院です。
当院では虫歯治療が終わった後もメインテナンスにて定期的に歯茎の検査や、磨き残しの状態を見てブラッシングのやり方を一緒に考えたり習慣の見直しをさせていただいたりしています。
そんな中、よく見かける歯みがきの癖、そのひとつが
オーバーブラッシング、いわゆる「磨きすぎ」です。
「オーバーブラッシング」は、過剰な力や回数で歯を磨くことを指します。これは長期にわたり習慣で行っていると歯に悪影響を及ぼす可能性があるのです。
ではどういった影響があるか見ていきたいと思います!
オーバーブラッシングによる口腔内への影響
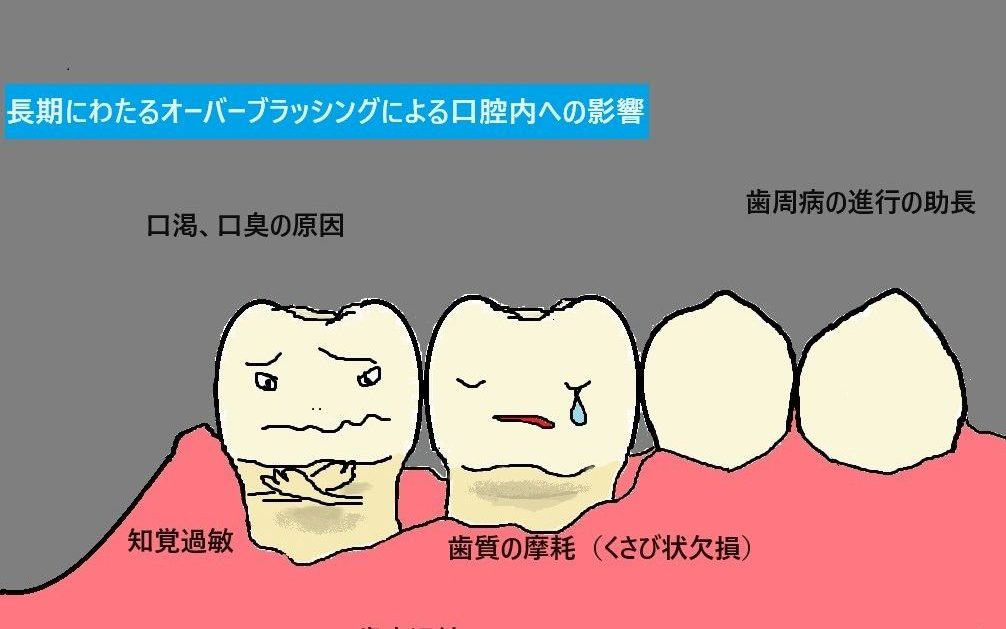
歯ブラシを強く押し付けたり、強く磨きすぎたりすると、歯肉を傷つけたり歯の組織が削れる可能性があります。人間の体の中で一番硬いと言われるエナメル質も粗い研磨剤の配合されている歯磨剤を長期で日常的に使用しゴシゴシ磨いていると徐々に研磨され薄くなっていきます。エナメル質は歯を守る外部の硬い層であり、これが薄くなったり損傷することで歯が外からの刺激に敏感になることがあります。また、口腔全体で考えると歯周病の悪化や口渇や口臭の原因にもなります。
*歯肉の損傷: 歯肉は傷つくと退縮し歯肉に隠れていた歯根が露出してしまいます。歯根はエナメル質がなく酸や刺激に弱いので虫歯になりやすく、また摩耗しやすい組織です。
*知覚過敏: 歯肉退縮、歯根露出、エナメル質が削れると、歯が刺激を感じることがあります。物理的なものから冷たい、熱い、または甘い飲食物に対する過敏さが現れることがあります。
*歯の変色: 過度な歯磨きによってエナメル質が削れ、歯の表面が粗くなることがあり、これが歯の着色を起こしエナメル質が薄くなることで象牙質の色が浮き出てしまい歯が黄色く見えてしまいます。
オーバーブラッシングを防ぐためには、以下のポイントに留意することが大切です
- 適切な歯ブラシの選択: 歯ブラシは柔らかい毛先のものを選ぶことが大切です。硬い歯ブラシは歯にダメージを与えやすいです。
- 適切な圧力をかける: 歯ブラシを使う際には、適度な圧力をかけて磨くことが大切です。強く押し付けないようにしましょう。
- 正しい磨き方: 正しい歯磨きの方法を実践しましょう。歯ブラシの握り方や動かし方など歯医者や歯科衛生士から指導を受けるとよいでしょう。
- 適切な回数: 食後(朝昼晩の3回)、または朝晩の2回、歯磨きを行うことが推奨されています。過度に磨き過ぎないようにしましょう。
歯の健康を維持するための適切な歯磨きの仕方や道具選びは、基本は皆さん同じですが現在の口腔状態や力の強さなどによって変わります。
基本は同じでも細かなところで違ってきます。
歯をしっかり磨いているのにそれが歯のためになっていないとしたらとても悲しいですよね。
ぜひドラッグストアに行くより先にお近くの歯医者さんで指導を受けてみてください
生活習慣病について
2023年10月9日
皆さんこんにちは、淀川区加島の川越歯科医院です。
生活習慣病という言葉を今までで1度は聞いたことがあるのではないかと思います。
色々便利になったり、美味しいものがたくさん増えたりした半面生活習慣病に掛かる割合も増えてしまっています。
今回は生活習慣病とはどんなものかお話していきます。
*成人病
・実は1996年頃までは生活習慣病は成人病と言われていました。
成人病は40歳前後から増加する疾病、がんや心臓病、脳卒中などををまとめて指す言葉でした。つまり年齢を重ねるにつれ自然となってしまう病気で加齢によるものであれば防ぎようがないというイメージが強かったのです。
ですが、成人病と呼ばれるものの多くは子供の頃からの生活習慣によって予防や進行を抑えられること、逆に悪化させてしまうことがわかったのです。
このことから厚生労働省は名前を成人病から生活習慣病に変更したのです。
生活習慣病それ自体の病気がある訳ではなく、生活習慣が原因で起こる疾病の総称を表した名前です。
*生活習慣病の種類
・厳密に言えば生活習慣病は定義がハッキリしているわけではありません。
ですが五大生活習慣病や、八大生活習慣病という言葉が存在します。
また、生活習慣病の種類は健康増進法では「がん及び循環器病」、健康日本21では「がん、心臓病、脳卒中、糖尿病等」とされているそうです。
*五大生活習慣病
・がん
・糖尿病
・心疾患
・高血圧疾患
・脳血管疾
*八大生活習慣
五大生活習慣に3種類の病気を追加したものです。
・腎疾患
・肝疾患
・膵疾患
*生活習慣病の原因
・不健康な食生活
美味しい食べ物が増えた半面、脂質や糖質などを必要以上に摂取してしまうことが多くなってしまっています。
・運動不足
運動不足だと肥満を引き起こしやすくなり、生活習慣病である糖尿病や高血圧などになりやすくなります
・睡眠不足
睡眠不足だったり質の悪い睡眠を慢性的に取ったりしていると、ホルモンバランスが崩れ高血圧や糖尿病になりやすくなります。
他にも代謝や免疫機能にも悪影響を与えます。
・喫煙
煙草には有害物質が多量に含まれています。
その中のニコチンなどは血管を収縮させ心筋梗塞や脳梗塞などを引き起こしやすくします。
また発がん物質もあり喫煙者は非喫煙者よりがん発症率が大きいです。
生活習慣病の原因は他にも様々ありますが、適切な運動、食事、睡眠などを心掛け心身共に健康的な状態を保ちましょう!

誤嚥性肺炎とは
2023年10月5日
皆さんこんにちは、淀川区加島の川越歯科医院です。
皆さんは誤嚥性肺炎を知っていますか?
誤嚥性肺炎は2022年時に日本人の死亡率3.6%(6位)と上位の死亡理由です。
(出典:厚労省「令和4年 人口動態統計月報年計の概況」)
口腔内の細菌によって発症することが多く、口腔内の環境が悪いと発症リスクが増えます。
さらに高齢者になる程死亡リスクが高くなってしまいます。
それでは誤嚥性肺炎についてお話していきましょう。
*誤嚥性肺炎
・飲食物や唾液が肺に入ってしまい、肺が細菌感染を起こしてしまい発生する炎症のことです。
一般的な肺炎は高熱や激しい咳などが出ますが、誤嚥性肺炎ではそういった症状は大きく出づらく、何だかだるいや食欲がないなど分かり辛い症状が出ます。
ちなみに誤飲と誤嚥は似ていますが、実際は違います。
*誤嚥と誤飲の違い
・誤嚥とは飲食物などを飲み込んだ際に気管に誤って入ることです。
・誤飲とは飲食物以外のものを飲み込んでしまうことです。
*誤嚥のタイミング
・嚥下前誤嚥
咀嚼途中で飲み込む前の口腔内の飲食物が気管に入ることです。
・嚥下中誤嚥
咀嚼が終わり飲食物を飲み込んでいる時に嚥下反射が上手く出来ず気管に入ってしまうことです。
※嚥下反射:飲食物などを飲み込む時に誤って気管に入り込まないように喉頭蓋と言われる部分が下がり気管の入り口に蓋をして誤嚥が起こらないようにする反射
・嚥下後誤嚥
飲食物などを飲み込んだ後に梨状窩等に残ってしまったものが気管に入ること
※梨状窩:食道の入り口近くにある溝
誤嚥は基本的にこの3つのタイミングから誤嚥します。
さらに嚥下機能が低下してしまうと不顕性誤嚥というものが起こることがあります。
*不顕性誤嚥
・通常であれば気管に何か入ると反射でせき込み、異物を排出しようとしますが、不顕性誤嚥はその反射が起きずそのまま気管に入り込んでしまうことです。
*誤嚥性肺炎の予防
・口腔ケア
口腔内の常在菌が気管に入り誤嚥性肺炎を起こす事が多いので、口腔内細菌を出来る限り減らすことが重要です。
歯だけではなく舌磨きなどもすると効果的です。
・禁煙
喫煙をすると唾液が減ったり口腔内の細菌が活発になったりするので禁煙をすると誤嚥性肺炎の予防になります。
・よく噛む
急いで食べるとそれだけで食べ物が気管に入る確率が上がります。
ゆっくり噛んで、しっかり飲み込めるようにしましょう。
誤嚥性肺炎は意外と高齢者の方には身近な病気です。
予防に努めて掛からないように気を付けましょう!



 「加島」駅から徒歩で
「加島」駅から徒歩で 「十三」駅からバスで
「十三」駅からバスで 「尼崎」駅から電車で
「尼崎」駅から電車で 06-6302-2423
06-6302-2423












